Per definizione il “rischio” o si assicura o si gestisce, non c’è altra soluzione.
Sul piano professionale clinico e chirurgico, è indubbiamente consolidata la prassi di sottoscrivere un’assicurazione che copra la cosiddetta RC professionale. Questo semplice contratto assicurativo permette ai medici di ricevere quelle adeguate garanzie di copertura del rischio della responsabilità civile nell’esercizio della professione, in quei casi di contenzioso medico legale riconducibili alla richiesta di risarcimento per varie fattispecie che la giurisprudenza ed il diritto hanno contemplato e definito.
Ma come assicurare il “rischio di organizzazione”?
- Come ridurre i rischi di tutta quella serie di situazioni che si presentano nella routine giornaliera di chi possiede uno studio libero professionale?
- Se il paziente salta l’appuntamento, arriva spesso in ritardo o non avverte?
- Se il paziente non paga regolarmente?
- Se la concorrenza fa flettere la domanda di cure?
- Se il personale si ammala frequentemente o si dimette improvvisamente?
Sono moltissime le situazioni che possono mettere a dura prova un sistema organizzativo, già difficile da governare, come l’ambulatorio medico. Quante volte sono state proprio queste criticità a non permettere lo sviluppo di una crescita della struttura o, peggio ancora, a non incentivare il professionista negli investimenti, demotivandolo.
Il rischio dell’organizzazione o “risk management” è al centro di studi settoriali da circa dieci anni seriamente. La principale attività, che fin ora è stata svolta in tal senso, è stata quella di adottare una serie di sistemi di raccolta dei dati organizzativi e gestionali che potessero permettere di definire le cause e l’entità delle non conformità rispetto all’attività ottimale dello studio.
La prima fase per gestire il risk management è quindi quella di definire bene i processi organizzativi per poter controllare, misurando, di quanto ci si discosti dallo standard definito.
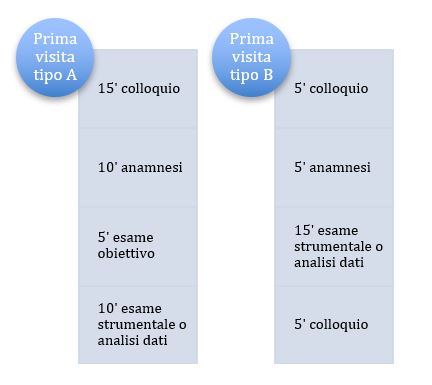
Per spiegare meglio questa delicata procedura di controlling & reporting, prendiamo ad esempio, una prestazione routinaria come la prima visita ad un paziente nuovo. Se si stabilisce che la prima visita ad un nuovo paziente debba durare 30 minuti, occorre prima di tutto definire il protocollo di questa visita; quanto tempo dedicare all’esame obiettivo, quanto per la compilazione della scheda anamnestica, quanto per la visita strumentale. Il protocollo è importante e serve a monitorare le cause del non rispetto dei tempi.
Queste cause possono anche essere esterne, come i ritardi dei pazienti o le eccessive domande dei parenti accompagnatori, etc. Tutto va trascritto e monitorato in questa prima fase di raccolta dei dati.
La seconda fase prevede proprio la definizione quantitativa dell’elenco delle criticità intermini puramente razionali. Come per la certificazione di qualità ISO (International Standard for Organization), l’analisi delle singole fasi di un processo, permette all’organizzazione di ridurre i rischi di non conformità.
Vale a dire, proseguendo l’esempio di cui sopra, che dalla raccolta dei dati potrebbero emergere alcune importanti indicazioni che, se raccolte in modo organizzato possono permettere di quantificare gli elementi di criticità.
Il periodo temporale, entro il quale procedere alla raccolta di questi dati, può variare a seconda della tipologia di studio medico o di struttura sanitaria più o meno complessa e, soprattutto, può dipendere dalla quantità dei carichi di lavoro che giornalmente devono essere gestiti.
Si stima, mediamente che un’indagine, con una raccolta dei dati delle criticità, per cinque settimane consecutive, possa essere sufficiente.
La terza fase prevede la definizione delle soluzioni standard di “risk management” che lo studio o la struttura decidono di adottare per ridurre tali rischi, ormai ben quantificati e catalogati.
- 20% dei pazienti pone sempre le stesse domande
Produrre un breve elenco scritto sulle FAQ (frequently asked question) e consegnarlo ai pazienti in sala d’attesa prima della visita
- 15% dei pazienti arriva in ritardo agli appuntamenti presi telefonicamente e 8% dei pazienti arriva in ritardo agli appuntamenti dati direttamente in studio
Inviare il giorno prima a tutti i pazienti un sms che ricordi l’appuntamento e chiedere di telefonare in caso abbiano difficoltà + consegnare sempre a tutti i pazienti un biglietto con scritta la data dell’appuntamento e l’orario, ma soprattutto l’importanza di rispettarlo o di avvertire in casi di variazione
- 9% dei pazienti dimentica il pagamento o afferma di aver dimenticato i soldi, il bancomat, etc..
Solo se il valore supera l’8% dei casi, consegnare sempre una ricevuta (fattura) e richiedere il pagamento della visita, come per il ticket ospedaliero, cioè al momento della registrazione del paziente all’interno della scheda e della relativa cartella clinica, cioè prima della visita
- 10% dei pazienti si dilunga in considerazioni e dissertazioni cliniche quasi sostituendosi al medico.
- 11% dei pazienti dimentica le analisi e gli esami strumentali, pur sapendo di doverli presentare.
- 8% dei pazienti afferma di aver capito diversamente la terapia .
- 20% dei pazienti chiede ripetute spiegazioni sulla diagnosi
Produrre e consegnare il “Book dello studio”, come fosse una specie di Carta dei Servizi ma con un contenente più accattivante, con foto ed immagini, con testi che spieghino ai pazienti quale debba essere il giusto completamento per determinare la giusta diagnosi ed agevolare la migliore terapia.
Produrre, per ogni branca praticata, un piccolo “libretto della terapia” con poche pagine di utili informazioni e di motivazione per i pazienti.
Conclusioni:
La gestione del rischio di organizzazione è decisiva. Se adotterai il protocollo del “risk management” il tuo studio sarà competitivo e concorrenziale sul mercato e ridurrai il verificarsi di tutte quelle fattispecie che possono ostacolare l’attività, la sua routine ma anche e sopratutto il suo sviluppo. Prima di tutto è necessario soffermarci sul concetto di “rischio”.
Per ottenere una gestione competente la prima attenzione va posta verso “le tre fasi del risk management: ”. Prima fase: definire bene i processi; seconda fase: definizione quantitativa dell’elenco delle criticità; Terza fase: definizione delle soluzioni standard.
Resta sottointeso che queste fasi devono essere realizzate non solo dal titolare dello studio (o dal responsabile della struttura più o meno complessa), ma da tutto il team che compone le risorse umane. Tutti devono partecipare alla definizione della competenze, al loro monitoraggio e al miglioramento della qualità organizzativa per la riduzione dei rischi che, se si verificano, creano disagio all’intera equipe.